Infarto de miocardio y niveles de Hemoglobina
La eritropoyetina (EPO) es el mediador más importante en la respuesta renal a la hipoxia y la responsable de la diferenciación y proliferación hacia la línea eritroide de las células madres en la médula ósea; como consecuencia, se incrementa la masa eritroide circulante y mejora el aporte de oxígeno a los tejidos. Sin embargo, la EPO tiene acción sobre otros tejidos; por ejemplo, la regulación por aumento de la EPO por el factor inducible por hipoxia tipo 1, al igual que sucede con el factor de crecimiento del endotelio vascular (VEGF [vascular endothelial growth factor]) y otras proteínas involucradas en la respuesta adaptativa a la hipoxia. Esta respuesta se observa en los fibroblastos renales peritubulares, en las neuronas, los hepatocitos y los cardiomiocitos. Además, la expresión de los receptores de EPO no está restringida a las células renales sino que se observa en neuronas, células de la glía, células endoteliales y cardiomiocitos.
Dos efectos no eritropoyéticos de la EPO son, por un lado, su acción antiapoptótica y, por el otro, su efecto movilizador de las células progenitoras del endotelio (CPE). Por lo tanto, la EPO aumenta el número de CPE tanto en animales como en seres humanos y, dentro de éstos, tanto en sujetos sanos como en pacientes con insuficiencia renal. Por ello, la EPO puede considerarse un factor que participa de la respuesta reparativa del tejido dañado por hipoxia. Si bien se han publicado artículos que informaron sobre el incremento del nivel de EPO en plasma luego de un infarto, no se efectuaron estudios que evalúen el comportamiento de la EPO y su relación con la CPE en pacientes con infarto agudo de miocardio (IAM).
Este estudio describió el patrón plasmático de los niveles séricos de EPO endógena en pacientes con IAM, en comparación con sujetos sanos y en relación con las CPE.
tomado de: http://www.intramed.net/contenidover.asp?contenidoID=51436
Dos efectos no eritropoyéticos de la EPO son, por un lado, su acción antiapoptótica y, por el otro, su efecto movilizador de las células progenitoras del endotelio (CPE). Por lo tanto, la EPO aumenta el número de CPE tanto en animales como en seres humanos y, dentro de éstos, tanto en sujetos sanos como en pacientes con insuficiencia renal. Por ello, la EPO puede considerarse un factor que participa de la respuesta reparativa del tejido dañado por hipoxia. Si bien se han publicado artículos que informaron sobre el incremento del nivel de EPO en plasma luego de un infarto, no se efectuaron estudios que evalúen el comportamiento de la EPO y su relación con la CPE en pacientes con infarto agudo de miocardio (IAM).
Este estudio describió el patrón plasmático de los niveles séricos de EPO endógena en pacientes con IAM, en comparación con sujetos sanos y en relación con las CPE.
tomado de: http://www.intramed.net/contenidover.asp?contenidoID=51436
Actualización sobre el manejo de la angina crónica estable

La cardiopatía isquémica se inicia con la acción de múltiples factores de riesgo sobre el endotelio, y progresa a la formación de células espumosas subintimales, ateroma y enfermedad coronaria difusa. Los autores revisaron 3 aspectos fundamentales sobre la estrategia para la cardiopatía isquémica estable: la investigación de los factores de riesgo, el tratamiento farmacológico y las intervenciones médicas o quirúrgicas.
Factores de riesgo
Los 7 factores de riesgo convencionales en el estudio Framingham son edad, sexo, presión arterial, niveles de colesterol total y de alta densidad, hábito de fumar, intolerancia a la glucosa e hipertrofia ventricular izquierda. Las guías europeas son aun más simples e incluyen sólo 5 factores: edad, sexo, presión arterial sistólica, colesterol total y tabaquismo.
Para los pacientes con angina estable solamente el tratamiento de la hipertensión y de la dislipidemia recibe recomendación de nivel A por las autoridades de los EE.UU., mientras que las recomendaciones de las autoridades europeas se dirigen al estilo de vida y el uso de aspirina y estatinas.
En realidad, los estudios Framingham e INTERSALT demostraron que un número restringido de factores de riesgo fueron responsables de la gran mayoría de los infartos de miocardio (IAM), lo que relega a otros factores a un segundo plano. En el INTERSALT, 9 factores de riesgo fueron responsables del 90% o más del riesgo atribuible poblacional (RAP). Los siguientes 5 factores se relacionaron con el 80% del RAP: relación apolipoproteína B/A anormal (como estimación de la relación LDL/HDL), tabaquismo, diabetes, antecedentes de HTA y obesidad abdominal, medida como la relación cintura-cadera. Esta última relación mostró una asociación más estrecha con el IAM que el índice de masa corporal. En este estudio también se encontró que el estrés se relaciona con el IAM.
Los factores con propiedades protectoras fueron la ingesta de frutas y vegetales, la actividad física regular y el consumo moderado de alcohol. En la práctica habitual, existen pacientes con cardiopatía isquémica con pocos factores de riesgo conocidos, lo cual puede indicar cambios genéticos en las enzimas que regulan la inflamación y el estrés oxidativo.
El síndrome metabólico es una afección discutible, y se cuestiona su existencia en sociedades de diabetes de los EE.UU. y Europa. La American Heart Association (AHA) y la International Diabetes Federation (IDF) concuerdan en que para su diagnóstico se requieren 3 o más de los siguientes hallazgos: incremento del tamaño de la cintura abdominal, niveles bajos de colesterol HDL, HTA, aumento de los triglicéridos y glucemia en ayunas de 5.6 mmol/l o más. Este síndrome incrementa el riesgo cardiovascular en 1.5 a 3 veces y el riesgo de diabetes en 3 a 5 veces. En opinión de los autores, se debe considerar el diagnóstico del síndrome en todo paciente con angina de pecho. Para el tratamiento, la pérdida de peso y el ejercicio son más efectivos que la metformina.
Actualmente se considera la diabetes tipo 2 como un equivalente de enfermedad cardiovascular. En el estudio DECODE la concentración de glucosa en plasma luego de 2 horas de sobrecarga se relacionó más claramente con la mortalidad cardiovascular que la glucemia en ayunas. La razón puede estar relacionada con la disfunción microvascular asociada con los niveles elevados de glucemia posprandial. Por lo tanto, en los individuos con diabetes, tanto la disfunción macrovascular como la microvascular pueden contribuir a la sintomatología anginosa. Por otro lado, el control de la glucemia debería mejorar la evolución cardiovascular en estos pacientes, como se comunicó respecto de la pioglitazona en pacientes que recibían metformina, sulfonilurea o ambas.
Con más frecuencia se concibe la enfermedad coronaria como un proceso inflamatorio. Se ha comunicado que la proteína C-reactiva (PCR), sobre todo la ultrasensible, es un marcador independiente de riesgo cardiovascular que predice eventos futuros. Otro marcador, el péptido natriurético cerebral (BNP) también es un predictor de mortalidad a los 5 años en la angina crónica estable (ACE), del 5% en el primer cuartilo al 33% en el cuartilo superior. La separación de la PCR ultrasensible de los factores de riesgo tradicionales puede ser difícil. Los pacientes con concentración de LDL relativamente normal y PCR ultrasensible elevada pueden requerir tratamiento con estatinas.
Respecto de los cambios en el estilo de vida, la dieta mediterránea, de acuerdo con sus componentes y propiedades, puede reducir la progresión de la enfermedad coronaria, si bien no se ha estudiado su efecto sobre la mejoría de la angina. En resumen, las dietas deben contener baja cantidad de sodio y de grasas, con altas cantidades de vegetales. El consumo moderado de alcohol produce una reducción estimada de la mortalidad cercana al 20%.
La mejoría del estrés, la meditación y la psicoterapia permanecen como métodos discutibles para el tratamiento de la enfermedad coronaria. En la actualidad y dado que el estrés psicosocial ha emergido como un factor de riesgo mayor para infarto de miocardio, se necesitan investigaciones más profundas.
Si bien el incremento de la actividad física permanece como una recomendación estándar para el tratamiento de la angina de esfuerzo, no se ha establecido ningún programa basado en la evidencia para el entrenamiento físico. Tampoco se demostró que el suplemento con vitaminas o antioxidantes tenga efecto sobre la evolución, la prevención o el tratamiento de la cardiopatía isquémica estable.
El tabaquismo pasivo breve y repetido es perjudicial, con efectos tan intensos como el 80% a 90% de los observados en los fumadores crónicos activos.
tomada de: http://www.intramed.net/contenidover.asp?contenidoID=44411
Factores de riesgo
Los 7 factores de riesgo convencionales en el estudio Framingham son edad, sexo, presión arterial, niveles de colesterol total y de alta densidad, hábito de fumar, intolerancia a la glucosa e hipertrofia ventricular izquierda. Las guías europeas son aun más simples e incluyen sólo 5 factores: edad, sexo, presión arterial sistólica, colesterol total y tabaquismo.
Para los pacientes con angina estable solamente el tratamiento de la hipertensión y de la dislipidemia recibe recomendación de nivel A por las autoridades de los EE.UU., mientras que las recomendaciones de las autoridades europeas se dirigen al estilo de vida y el uso de aspirina y estatinas.
En realidad, los estudios Framingham e INTERSALT demostraron que un número restringido de factores de riesgo fueron responsables de la gran mayoría de los infartos de miocardio (IAM), lo que relega a otros factores a un segundo plano. En el INTERSALT, 9 factores de riesgo fueron responsables del 90% o más del riesgo atribuible poblacional (RAP). Los siguientes 5 factores se relacionaron con el 80% del RAP: relación apolipoproteína B/A anormal (como estimación de la relación LDL/HDL), tabaquismo, diabetes, antecedentes de HTA y obesidad abdominal, medida como la relación cintura-cadera. Esta última relación mostró una asociación más estrecha con el IAM que el índice de masa corporal. En este estudio también se encontró que el estrés se relaciona con el IAM.
Los factores con propiedades protectoras fueron la ingesta de frutas y vegetales, la actividad física regular y el consumo moderado de alcohol. En la práctica habitual, existen pacientes con cardiopatía isquémica con pocos factores de riesgo conocidos, lo cual puede indicar cambios genéticos en las enzimas que regulan la inflamación y el estrés oxidativo.
El síndrome metabólico es una afección discutible, y se cuestiona su existencia en sociedades de diabetes de los EE.UU. y Europa. La American Heart Association (AHA) y la International Diabetes Federation (IDF) concuerdan en que para su diagnóstico se requieren 3 o más de los siguientes hallazgos: incremento del tamaño de la cintura abdominal, niveles bajos de colesterol HDL, HTA, aumento de los triglicéridos y glucemia en ayunas de 5.6 mmol/l o más. Este síndrome incrementa el riesgo cardiovascular en 1.5 a 3 veces y el riesgo de diabetes en 3 a 5 veces. En opinión de los autores, se debe considerar el diagnóstico del síndrome en todo paciente con angina de pecho. Para el tratamiento, la pérdida de peso y el ejercicio son más efectivos que la metformina.
Actualmente se considera la diabetes tipo 2 como un equivalente de enfermedad cardiovascular. En el estudio DECODE la concentración de glucosa en plasma luego de 2 horas de sobrecarga se relacionó más claramente con la mortalidad cardiovascular que la glucemia en ayunas. La razón puede estar relacionada con la disfunción microvascular asociada con los niveles elevados de glucemia posprandial. Por lo tanto, en los individuos con diabetes, tanto la disfunción macrovascular como la microvascular pueden contribuir a la sintomatología anginosa. Por otro lado, el control de la glucemia debería mejorar la evolución cardiovascular en estos pacientes, como se comunicó respecto de la pioglitazona en pacientes que recibían metformina, sulfonilurea o ambas.
Con más frecuencia se concibe la enfermedad coronaria como un proceso inflamatorio. Se ha comunicado que la proteína C-reactiva (PCR), sobre todo la ultrasensible, es un marcador independiente de riesgo cardiovascular que predice eventos futuros. Otro marcador, el péptido natriurético cerebral (BNP) también es un predictor de mortalidad a los 5 años en la angina crónica estable (ACE), del 5% en el primer cuartilo al 33% en el cuartilo superior. La separación de la PCR ultrasensible de los factores de riesgo tradicionales puede ser difícil. Los pacientes con concentración de LDL relativamente normal y PCR ultrasensible elevada pueden requerir tratamiento con estatinas.
Respecto de los cambios en el estilo de vida, la dieta mediterránea, de acuerdo con sus componentes y propiedades, puede reducir la progresión de la enfermedad coronaria, si bien no se ha estudiado su efecto sobre la mejoría de la angina. En resumen, las dietas deben contener baja cantidad de sodio y de grasas, con altas cantidades de vegetales. El consumo moderado de alcohol produce una reducción estimada de la mortalidad cercana al 20%.
La mejoría del estrés, la meditación y la psicoterapia permanecen como métodos discutibles para el tratamiento de la enfermedad coronaria. En la actualidad y dado que el estrés psicosocial ha emergido como un factor de riesgo mayor para infarto de miocardio, se necesitan investigaciones más profundas.
Si bien el incremento de la actividad física permanece como una recomendación estándar para el tratamiento de la angina de esfuerzo, no se ha establecido ningún programa basado en la evidencia para el entrenamiento físico. Tampoco se demostró que el suplemento con vitaminas o antioxidantes tenga efecto sobre la evolución, la prevención o el tratamiento de la cardiopatía isquémica estable.
El tabaquismo pasivo breve y repetido es perjudicial, con efectos tan intensos como el 80% a 90% de los observados en los fumadores crónicos activos.
tomada de: http://www.intramed.net/contenidover.asp?contenidoID=44411
Entendiendo la insuficiencia cardíaca
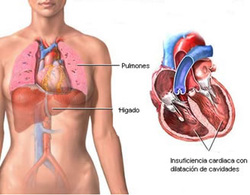
La insuficiencia cardíaca es una enfermedad de la que existen múltiples definiciones y el concepto es adoptado en forma arbitraria por cada autor, de tal manera que la terminología es tan confusa actualmente que los autores de los megaestudios en el tratamiento médico de insuficiencia cardíaca, evitan denominar así a la enfermedad que van a tratar y sólo se concretan a indicar que la fracción de expulsión es < de 40 o de 35%. En este escrito, el objetivo es el denominar puntualmente los conceptos de contractilidad, función ventricular, precarga, postcarga, consumo de oxígeno miocárdico, hipertrofia adecuada, inadecuada o inapropiada, insuficiencia cardíaca, mecanismos compensadores, sístole, diastole, distensibilidad, relajación isovolumétrica y disfunción diastólica. Estas definiciones y conceptos están basados en las investigaciones originales que han dado lugar a las mismas, en un intento de clarificar los conceptos y hablar un mismo idioma científico acerca del tema función ventricular, insuficiencia cardíaca y disfunción diastólica.
En la insuficiencia cardíaca se han obtenido logros trascendentes en el conocimiento de la fisiopatología, así como también los aspectos terapéuticos con nuevos fármacos,1–6 con dispositivos eléctricos para prevenir la muerte súbita o para optimizar la función ventricular,7 procedimientos de revascularización ventricular cuando la causa es miocardio hibernante,8 el trasplante cardíaco9 y los métodos de asistencia ventricular10 cuando la insuficiencia cardíaca es un proceso terminal. Sin embargo, el médico se ha visto abrumado por el advenimiento explosivo de un gran cúmulo de conocimientos y ello ha traído por consecuencia que al aplicarlos en la práctica diaria, haya caído frecuentemente en la sobresimplificacion del concepto, en otras, en la tergiversación de los mismos y por fin, en otras más, en la franca interpretación errónea de la fisiología y fisiopatología cardiovascular, al grado de que estas interpretaciones diferentes a los hechos reales, conducen a errores en el momento de interpretar el cuadro clínico, los resultados de la información de los métodos de laboratorio o gabinete, así como la indicación de los procedimientos terapéuticos, al interpretar los mismos resultados para conocimiento de la historia natural y del pronóstico de estos enfermos y no se diga en el diseño de lincamientos, guías o consensos para el diagnóstico y tratamiento de esta enfermedad.
El análisis de los estudios de investigación que a través del tiempo nos han permitido conocer y entender los mecanismos que gobiernan la función ventricular y su alteración por la enfermedad, es posible que nos oriente hacia una meditación racional que sin apartarnos de la evidencia científica, nos permita llegar a conclusiones que sean válidas para poder emitir juicios y recomendaciones, especialmente en aquellos temas que son controvertidos y que no infrecuentemente son causa de confusión y de aplicación incorrecta de tratamientos, así como las respuestas inconclusas en las discusiones de diferentes foros o consensos al no poder entender el tema central que dio origen a la discrepancia.
En este escrito, se revisan los conceptos básicos que a través de la historia nos ha dado el sustento para conocer la función del corazón y la insuficiencia cardíaca, en un intento de conceptualizarlos en una forma en la que sea posible discutir el tema entorno a dichos principios básicos fundamentales y se pueda llegar a consensos basados en la evidencia científica.
tomado de: http://www.scielo.org.mx/scielo.php?pid=S1405-99402006000400014&script=sci_arttext
En la insuficiencia cardíaca se han obtenido logros trascendentes en el conocimiento de la fisiopatología, así como también los aspectos terapéuticos con nuevos fármacos,1–6 con dispositivos eléctricos para prevenir la muerte súbita o para optimizar la función ventricular,7 procedimientos de revascularización ventricular cuando la causa es miocardio hibernante,8 el trasplante cardíaco9 y los métodos de asistencia ventricular10 cuando la insuficiencia cardíaca es un proceso terminal. Sin embargo, el médico se ha visto abrumado por el advenimiento explosivo de un gran cúmulo de conocimientos y ello ha traído por consecuencia que al aplicarlos en la práctica diaria, haya caído frecuentemente en la sobresimplificacion del concepto, en otras, en la tergiversación de los mismos y por fin, en otras más, en la franca interpretación errónea de la fisiología y fisiopatología cardiovascular, al grado de que estas interpretaciones diferentes a los hechos reales, conducen a errores en el momento de interpretar el cuadro clínico, los resultados de la información de los métodos de laboratorio o gabinete, así como la indicación de los procedimientos terapéuticos, al interpretar los mismos resultados para conocimiento de la historia natural y del pronóstico de estos enfermos y no se diga en el diseño de lincamientos, guías o consensos para el diagnóstico y tratamiento de esta enfermedad.
El análisis de los estudios de investigación que a través del tiempo nos han permitido conocer y entender los mecanismos que gobiernan la función ventricular y su alteración por la enfermedad, es posible que nos oriente hacia una meditación racional que sin apartarnos de la evidencia científica, nos permita llegar a conclusiones que sean válidas para poder emitir juicios y recomendaciones, especialmente en aquellos temas que son controvertidos y que no infrecuentemente son causa de confusión y de aplicación incorrecta de tratamientos, así como las respuestas inconclusas en las discusiones de diferentes foros o consensos al no poder entender el tema central que dio origen a la discrepancia.
En este escrito, se revisan los conceptos básicos que a través de la historia nos ha dado el sustento para conocer la función del corazón y la insuficiencia cardíaca, en un intento de conceptualizarlos en una forma en la que sea posible discutir el tema entorno a dichos principios básicos fundamentales y se pueda llegar a consensos basados en la evidencia científica.
tomado de: http://www.scielo.org.mx/scielo.php?pid=S1405-99402006000400014&script=sci_arttext
